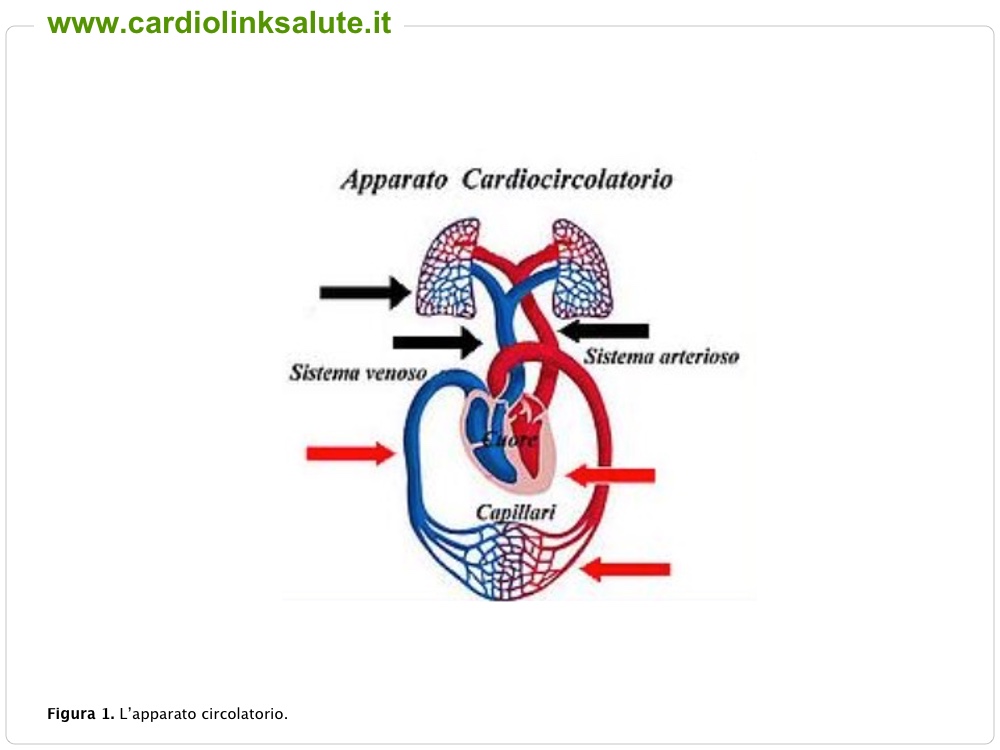
La pressione arteriosa è la forza esercitata dal sangue contro la parete delle arterie. A ogni battito del cuore, il sangue esce dal ventricolo sinistro attraverso la valvola aortica, passa nell’aorta, e si diffonde a tutte le arterie (Figura 1 e 2). Quando il cuore si contrae e il sangue passa nelle arterie, si registra la pressione arteriosa più alta, detta ‘sistolica’ o ‘massima’; tra un battito e l’altro il cuore si riempie di sangue e all’interno delle arterie si registra la pressione arteriosa più bassa, detta ‘diastolica’ o ‘minima’. La misurazione della pressione si registra a livello periferico, usualmente al braccio e viene indicata da due numeri che indicano la pressione arteriosa sistolica e la diastolica, misurate in millimetri di mercurio (es. 120/80 mmHg). Quando i valori di sistolica e/o di diastolica superano i 140 (per la massima) o i 90 (per la minima), si parla di ipertensione arteriosa.
La prevalenza di ipertensione arteriosa è molto alta ed aumenta all’aumentare dell’età. In particolare in Italia si si stima che almeno 15 milioni di italiani siano ipertesi. Solo la metà di questi ne è consapevole. Controllare regolarmente la pressione arteriosa e mantenerla a livelli raccomandati attraverso l’adozione di uno stile di vita sano e assumendo specifiche terapie laddove necessario, è fondamentale, poiché questa condizione rappresenta il fattore di rischio più importante per l’ictus, per l’infarto del miocardio, gli aneurismi, le arteriopatie periferiche, l’insufficienza renale cronica, la retinopatia oltre al decadimento cognitivo e la disabilità.
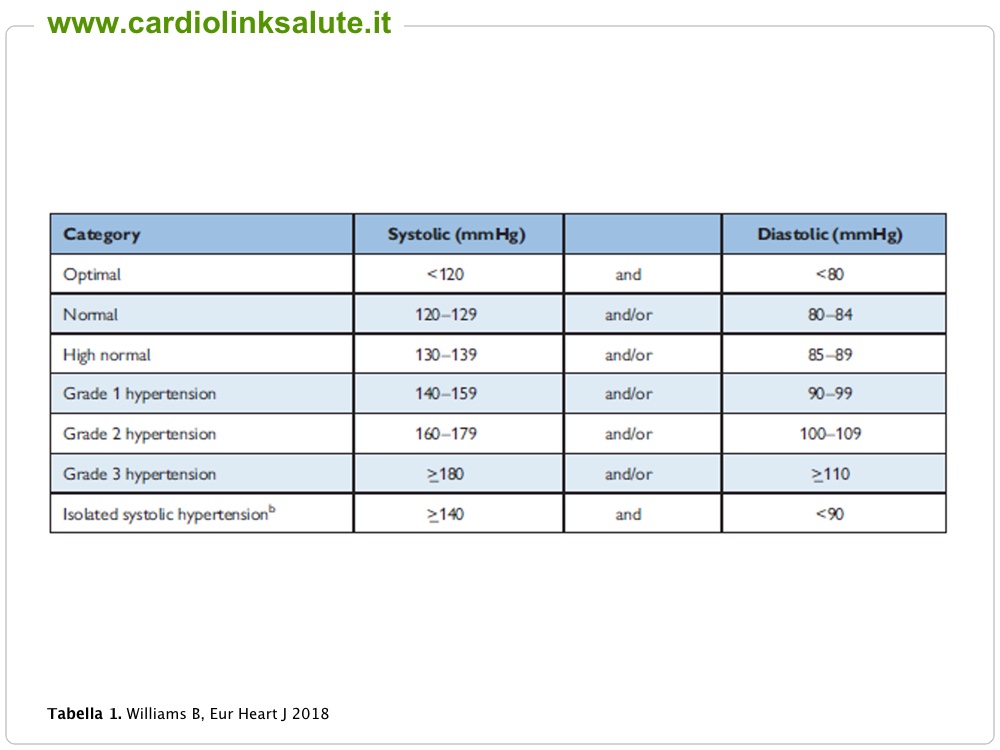
Secondo la classificazione della Società Europea dell’Ipertensione e la Società Europea di cardiologia (Tabella 1) si considera ‘ottimale’ una pressione sistolica inferiore a 120 mmHg e una pressione diastolica inferiore a 80 mmHg.
Si considerano normali valori di pressione sistolica compresi tra 120 e 129 mmHg e di diastolica compresi tra 80 e 84 mmHg. Per valori di pressione compresa tra 130 e 139 e 85 e 89 di parla di pressione “normale alta”, una condizione che non si può definire ipertensione arteriosa ma che vi si avvicina molto e predispone il soggetto a divenire iperteso con il passare degli anni. Gli americani la chiamano “pre-ipertensione”. Al di sopra dei 140 mmHg di massima o dei 90 mmHg di minima si è ipertesi. Si parla di ipertensione ‘sistolica isolata’ quando è solo la massima ad essere alta (cioè ≥ 140 mmHg).
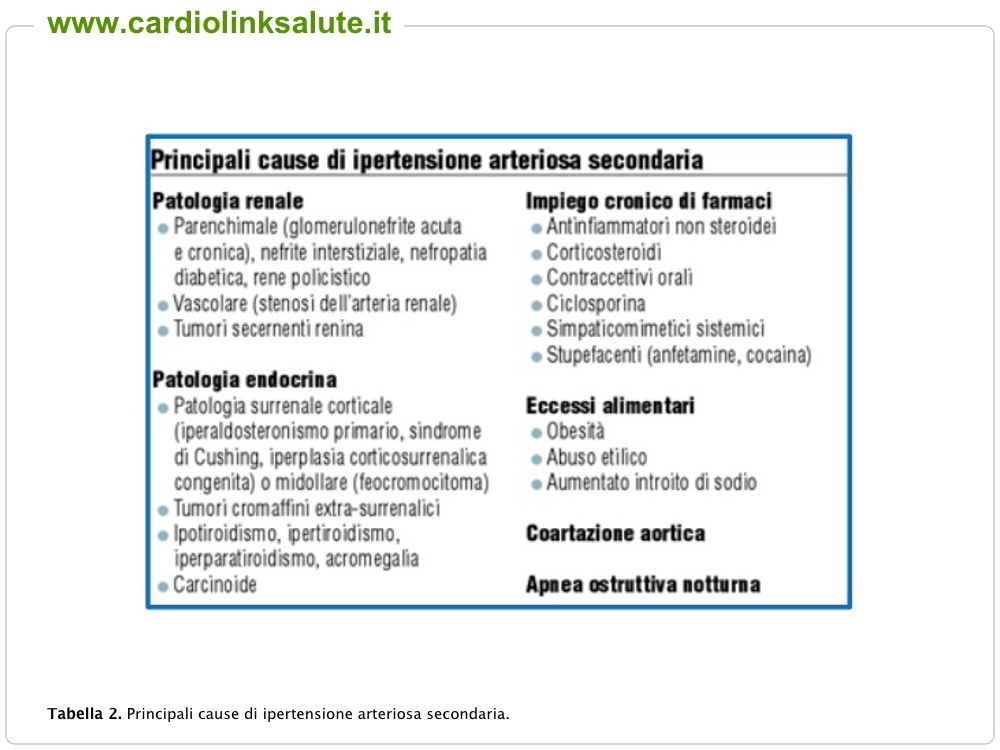
L’ipertensione arteriosa si distingue in ipertensione primaria e secondaria. Solo il 4-5% dei casi di ipertensione arteriosa sono secondari a malattie endocrinologiche o renali o a cause più rare (Tabella 2), mentre il 95% dei casi sono casi di ipertensione “essenziale” (cioè senza una causa specifica).
Sicuramente la familiarità, il sovrappeso, la sedentarietà e una dieta troppo ricca di sale possono esserne alla base e per questo se si scopre un’ipertensione arteriosa, la prima cosa da modificare è lo stile di vita. In alcuni casi (piuttosto rari a dire il vero), l’assunzione di alte dosi di liquirizia o l’impiego prolungato di spray nasali decongestionanti, possono provocare ipertensione arteriosa. L’ipertensione arteriosa è una condizione quasi sempre asintomatica.
I sintomi più frequentemente associati ad elevati valori pressori sono la cefalea, la sensazione di “testa pesante”, una certa instabilità posturale. Questi sintomi non sono gravi e devono solo essere impiegati come campanelli di allarme. Vere e proprie crisi ipertensive che devono mettere “paura” invece sono quelle associate a sintomatologia cardiovascolare come il dolore toracico, la dispnea (cattiva respirazione) e la sudorazione fredda. Purtroppo molto spesso i pazienti si impauriscono di fronte ad un isolato “valori di pressione alta” e si riferiscono al pronto soccorso o alla guardia medica senza un reale motivo. Se l’aumento dei valori pressori è asintomatico, basta riferirsi al proprio medico di famiglia, appena disponibile. Se invece sono presenti sintomi, è bene rivolgersi ai medici con una maggiore urgenza. L’ipertensione arteriosa aumenta notevolmente all’aumentare dell’età, tanto che, il 70% dei soggetti con età superiore a 75 anni è ipertesa.
Nell’anziano è molto frequente un peculiare tipo di ipertensione: “l’Ipertensione sistolica isolata”, caratterizzata da un aumento della cosiddetta pressione massima, con pressione minima normale. Questa condizione, considerata benigna fino agli anni ’90, è in realtà molto importante da curare, soprattutto per ridurre il rischio di ictus e di insufficienza renale. La pressione massima, oggi, nell’anziano è considerata un fattore di rischio più importante della pressione minima.
SE SEI IPERTESO MODIFICA IL TUO STILE DI VITA (DIVENTA COME UNO SPORTIVO E VIVRAI A LUNGO!!)
1) ridurre (ma non abolire!) l’introito di sale con la dieta
Seguire una dieta con poco sale contribuisce a ridurre la pressione arteriosa e fa funzionare meglio i farmaci antipertensivi. Come si fa?
– aggiungi la minor quantità di sale possibile ai cibi (“un pizzico”)
– evita i cibi con elevato contenuto di sodio.
Nota bene: il gusto per il sale si rapidamente, dopo 2-3 settimane non sarà un sacrificio seguire la dieta iposodica!!!
2) limita il consumo di alcool
Un consumo di alcool superiore alle dosi raccomandate aumenta la pressione ed il rischio di ictus e di infarto
– per gli uomini è suggerito un consumo inferiore a 20-30 g di alcool, equivalenti a 2 bicchieri di vino al giorno. Nel caso delle donne ipertese non più di 10-20 g di alcool )1 bicchiere di vino al giorno)
– evitare superalcolici
3) consuma una dieta con alto contenuto di frutta e verdura e basso contenuto di grassi
– aumentare il consumo di verdure, cibi a base di fibre, grano integrale e proteine di origine vegetale
– aumentare il consumo frutta fresca con cautela se sei sovrappeso in quanto il contenuto in zuccheri può indurre un aumento di peso)
– mangia il pesce almeno 2 volte alla settimana – ridurre l’introito di grassi saturi e colesterolo.
4) riduci il peso corporeo se sei in sovrappeso
La riduzione del peso è equivalente ad un farmaco ipertensivo (- 5kg = – 4 mmHg di pressione arteriosa). Come fai a dimagrire?
– segui una dieta equilibrata, evitando quelle drastiche o sbilanciate (ad esempio iperproteiche)
– esegui attività fisica regolare
5) esegui un esercizio fisico regolare
L’esercizio fisico regolare di tipo aerobico riduce la pressione arteriosa, ed il rischio di ictus ed infarto
– cammina almeno 30’ per 3-5 volte alla settimana; se vai in bicicletta fai almeno 45’; nuota, fai jogging, gioca a tennis, ecc.
– in palestra fai esercizi di resistenza, ad esempio alle macchine in modo dinamico con bassi carichi (max 2-3 giorni la settimana)
6) smetti di fumare
Oltre che rappresentare la causa principale di cancro polmonare, il fumo di sigaretta è un importante fattore di rischio cardiovascolare. Nei fumatori la nicotina inalata causa un aumento temporaneo della pressione sistolica, che si esaurisce entro 15-30 minuti: nei forti fumatori l’effetto può essere sufficiente per determinare un aumento stabile della pressione sistolica per tutto l’arco delle ore di veglia. Gli effetti del fumo sul sistema cardiovascolare sono così importanti che negli ipertesi fumatori il trattamento antiipertensivo, pur riportando la pressione entro valori normali, ha scarsa efficacia nel ridurre il rischio cardiovascolare.
Andrea Ungar
Centro Riferimento Regionale Ipertensione Arteriosa dell’Anziano
Geriatria – Terapia Intensiva Geriatrica
AOU Careggi e Università di Firenze
Lorenzo Ghiadoni
Centro Riferimento Regionale Ipertensione Arteriosa
Medicina d’Urgenza Universitaria
AOU Pisana e Università di Pisa